摘要
美国NCCN及ASCO均支持所有新诊断的胰腺导管腺癌(PDAC)患者需要接受胚系多基因检测,本研究提示,未经选择的PDAC患者携带致病性胚系基因突变概率为14.1%(25/177),其中19名患者的胚系突变对于其亲属的肿瘤筛查及后续肿瘤发病风险降低有着临床意义,另有研究报道,胰腺癌家族史人群的致病性突变发生率为10.4%-30%。本项研究对于我国每年数十万新发胰腺癌患者及其亲属的诊断、治疗、预防等方面具有非常好的指导意义。
研究方法
加拿大BC省所有确诊为PDAC患者,无论有无癌症家族史,均接受多基因组合检测。
研究结果
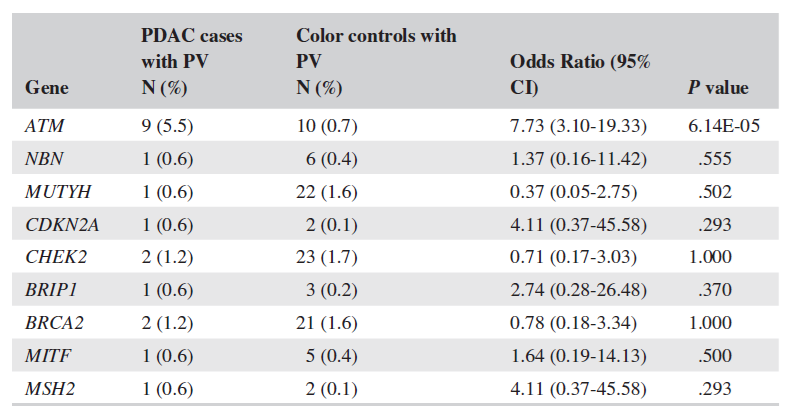
2016年7月至2019年1月,共305例PDAC患者转诊,235例参加会诊,177例完成胚系基因检测。25/177(14.1%)患者携带PV,其中19/25的PV已用于癌症筛查或具有降低风险的意义。与年龄、性别和种族匹配的对照组相比,PDAC与ATM PV具有显著相关性(OR,7.73;95%CI,3.10-19.33,P=6.14E-05)。总的检测率为59.2%,与远程咨询相比,1对1咨询和小组咨询患者的检测率更高(88.9%、82.9%和61.8%,P<0.001)。
表1 PDAC(N=164)与对照(N=1342)之间的比较
讨论
这项研究采用了按照临床分级的30基因NGS组合,对所有未经家族史选择的转诊PDAC患者进行了前瞻性基因检测,总的遗传性癌症PV检出率14.1%,排除与胰腺癌无显著相关基因后,突变检出率10.7%,与既往报告结果相似。BRIP1、CHEK2和单等位基因MUTYH的胚系改变在PDAC中的意义仍不确定,但与其他遗传性癌症风险相关,提示基因检测范围的继续扩大的必要性。一项289例未经个人或家族史特征选择的PDAC的研究表明,9.7%携带胚系突变,不足50%的胚系突变肿瘤的野生型等位基因发生二次打击。这项研究中,2/25(8%)PV患者发现了结构性改变,这对实验室进行测序研究具有重要意义。
转诊对于这项研究具有一定限制性,研究中的PDAC患者与统计的PDAC患者相比,女性和较年轻患者更多,这代表了真实世界中遗传检测的推荐模式。胰腺癌家族史通常定义为至少一个一级亲属受累,见于5%-10%患者,但研究中46.2%的患者符合NCCN或FPC检测标准。
这项研究显示,加拿大BC省的PDAC患者中ATM PV较多(6.8%),验证了Hu的结果ATM PV为5.71(95% CI,4.38-7.33),因此实践中应采用包括ATM的多基因组合检测。这项研究显示ATM和PDAC间的关联性超过90% post-hoc效力。其他基因PV数量太少,无法评估与PDAC的相关性。
研究中使用的胚系检测存在异质性。尽管多数患者接受了30基因组合的检测(92.6%),但该组合对PMS2基因覆盖有限,特别是外显子12-15,但这一不足不太可能显著影响总体突变检出率。
尽管样本量有限,但有PV和无PV患者的基线人口统计学特征相似。正如其他报告所言,传统筛查标准不能很好地识别PDAC中的PV,可能漏掉56%的PVs患者,包括BRCA2、ATM和MSH2改变,这些对于健康家庭成员筛查、监测和降低癌症风险非常重要。例如,根据指南,携带家族性ATM突变的健康亲属,如有中度到重度乳腺癌风险,中度胰腺癌风险,应从40岁开始每年一次乳腺MRI 检查,50岁开始行胰腺内镜超声和MRI交替检查(或家族中最年轻胰腺癌患者诊断前10年)。如果采用简单的≤50岁标准,19/25例患者的PV将会漏诊。总之,临床病理特征不能作为PADC基因检测标准,这项研究中未经选择PDAC患者中,通过基因检测发现了25个遗传性癌症综合征家族。
胰腺癌发病率和死亡率很高,应对PDAC患者实施普遍的有效的检测方案。这项研究中,59%转诊患者完成了基因检测,与最近发表的一项研究中的检测率相似,该研究中未完成检测的常见原因是疾病恶化、患者未随访、保险以及后勤/旅行保障等问题。这项研究中,尽管安排患者于3个月内会诊,仍有12.8%(N=39)患者在预约或提交基因检测前死亡;不符合公共资助检测标准的患者可能会因检测而感觉负担增加;远程医疗预约虽便利,但这项研究显示,远程医疗组患者检测率显著降低。但既往研究表明,远程咨询患者基因检测接受程度虽较低,在社会心理方面的结果并无差异。这项研究中基因检查的差异似乎不能用一般状态或疾病分期差异来解释,交通可能是某些患者基因检测的最大阻碍,已有证明检测便利性是决定基因检测的重要因素
根据这项研究,如果在BC省通过公共资助普及PDAC检测,检测率将增加5倍。这项研究证实团体模式可减少等待时间,减少资源浪费,提高检测满意度和接受度。考虑到转诊检测率相对较低,同时由于BRCA1/BRCA2 PV、错配修复缺陷和DNA修复缺陷的治疗意义,还应考虑肿瘤专家指导的基因检测以提高PDAC基因检测率。
5例确诊为胰腺癌后进行检测的病例中,4例符合胰腺癌筛查资格,1例是家族中首例PDAC。肿瘤学家发起的基因检测不仅可提高检测率,还可将遗传学资源集中到PV阳性家庭的遗传风险分层、高危亲属胰腺癌的预防和早期检测。
点评
这是一项对所有新诊断胰腺癌患者胚系致病性基因筛查的临床研究,结果显示总计有14.1%的胰腺癌患者可以检出胚系致病性变异,提示根据既往的胰腺癌患者基因检测标准可能会漏掉相当多具有治疗及筛查意义的致病性变异;本研究还提示基因筛查应采用多基因检测的方式:求臻医学ChosenOne599®涵盖了127个遗传性肿瘤相关基因,全面包含NCCN胰腺癌遗传性/家族性高风险指南建议筛查基因(ATM、BRCA1、BRCA2、CDKN2A、MLH1、MSH2、MSH6、EPCAM、PALB2、STK11、TP53)并且探针覆盖所有基因的全部外显子区域,可以大幅提高致病/可能致病突变的检出率,进而为更多具有患癌高风险人群制定相应的风险管理方案,做到早发现、早干预、早诊断、早治疗,切实延长这部分高危人群的寿命、提升生活质量。
参考文献:
Burden of hereditary cancer susceptibility in unselected patients with pancreatic ductal adenocarcinoma referred for germline screening. Cancer Medicine. 2020;00:1–10.






