
近年来,伴随肿瘤靶向、免疫、核素治疗的发展,泌尿肿瘤领域取得长足进步。特别是以基因检测为代表的精准医学在泌尿肿瘤中的广泛应用,正在快速改变泌尿肿瘤领域诊疗模式。求臻医学聚焦重磅研究,紧追前沿热点,对泌尿肿瘤领域前沿进展进行梳理,特推出“探泌臻知”系列栏目。本期,我们将着重介绍肾癌临床诊疗路径及产品,快跟随求小臻一起学习吧~
肾细胞癌(Renal cell carcinoma,RCC)是起源于肾小管上皮的恶性肿瘤,占肾脏恶性肿瘤的80%~90%。根据2022年国家癌症中心发布的2016年全国癌症统计数据,我国每年新发肾癌病例7.58万,因病死亡人数2.69万[1]。早期肾癌可以手术切除,预后相对较好,约20%~30%的肾癌术后会出现复发和转移。转移性肾癌(metastatic renal cell carcinoma,mRCC)对常规放化疗不敏感,预后较差,死亡率高。目前,酪氨酸激酶抑制剂、mTOR抑制剂和免疫检查点抑制剂为mRCC的主要治疗方法。随着精准医疗时代的到来,个体化治疗逐渐成为肿瘤治疗的趋势。
01
肾癌发病因素、临床症状及诊断
肾癌发病因素:肾癌的病因非常复杂,其具体机制尚未阐明,可能是综合性作用的结果。其中遗传,如患某些遗传病综合征或近亲家属患过肾癌,则患肾癌的风险会更高。其次吸烟、肥胖、终末期肾病长期透析相关的获得性肾囊肿等也可能增加患肾癌的风险。其它因素包括饮酒、职业暴露于三氯乙烯、高雌激素的女性等。
肾癌的临床症状:肾癌患者的临床表现复杂、多变,这些临床表现有些是肾肿瘤本身直接导致的,比如说血尿、腰痛和腹部包块,称之为肾癌经典三联征。肾癌还有一些临床表现可能是由于癌细胞所分泌的激素或转移灶所产生的,比如说副瘤综合征和转移性灶引起的骨痛骨折咳血等,当出现副肿瘤综合征时患者预后较差。
肾癌的诊断:肾癌的诊断主要依靠临床表现、影像学检查、实验室检查和病理检查进行,随着影像学检查的普及,目前超过50%的肾癌是在对腹部非特异性症状或其他器官疾病的检查中意外发现的。影像学检查包括:胸部 X 线检查,超声检查,CT 检查,MRI 检查等,其中腹部 CT 检查是目前肾细胞癌术前诊断及术后随访的最常用检查方法。
02
肾细胞癌病理分型
肾癌包括多种亚型,病理分型复杂,可分为2大类:透明细胞肾癌(clear cell renal cell carcinoma,ccRCC)和非透明细胞肾癌(non clear cell renal cell carcinoma, nccRCC)。透明细胞癌是最常见的肾细胞癌病理亚型,约占肾细胞癌的60%~85%。非透明细胞型里较为常见的病理类型包括乳头状肾细胞癌、嫌色细胞肾细胞癌、集合管癌等,其中乳头状肾细胞癌约占肾细胞癌的 7%~14%,是仅次于透明细胞肾细胞癌第二常见的肾细胞癌,第五版WHO肾脏肿瘤分类如下[2]。

03
晚期/转移性肾细胞癌的预后评估
晚期肾细胞癌的预后风险模型有助于患者危险分层和治疗选择,目前常用的包括UISS预后分级系统、MSKCC评分模型和IMDC评分模型。UISS预后分级系统主要根据TNM分期、Fuhrman分级、ECOG评分进行术后预后评估,适用于接受根治性手术/肾部分切除术的早、中期肾癌患者。MSKCC 评分模型适用于晚期肾癌患者,分为低危、中危和高危,相对应的中位总生存时间为 30 个月、14 个月和 5 个月。IMDC 评分模型适用于晚期肾癌患者,低危、中危和高危患者中位总生存时间分别为35.3 个月、16.6 个月和 5.4 个月。
近年来,一系列回顾性研究中发现了BAP1、PBRM1、SETD2、KDM5C、TP53 以及 TERT 与肾癌预后的相关性[3]。BAP1、PBRM1、TP53 在使用一线TKI 治疗的晚期肾癌患者中有独立预测价值[4]。更新后的MSKCC基因模型增加了BAP1/TP53、PBRM1作为独立预测因素。随着 NGS 检测在临床的广泛开展,这些预后评估模型拥有良好的临床应用前景。
04
肾癌的治疗
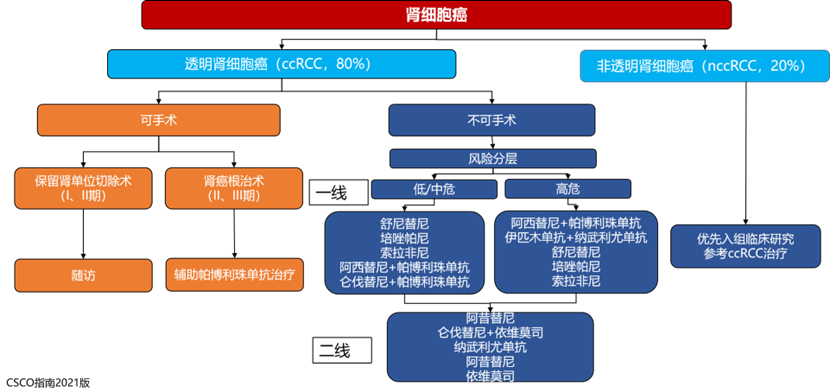
对于局限性和局部进展性肾癌患者,手术是首选的、可能使肾癌患者获得治愈的治疗方式。术后根据危险分层,中/高危患者可接受帕博利珠单抗辅助治疗。而转移性肾癌患者无法经单纯外科手术治愈,以系统性药物治疗为主。根据MSKCC或IMDC风险分层,低危人群推荐靶向治疗,中高危人群可能需要联合免疫治疗。对于转移性非透明细胞肾癌(metastatic non clear cell renal cell carcinoma, mnccRCC)患者,晚期非透明细胞癌患者由于样本量少,缺乏相应的大宗随机对照临床试验。目前治疗参考透明细胞癌,但疗效不如透明细胞癌,推荐在任何情况首选参加临床研究[5]。
05
适宜基因检测的肾癌患者
转移性肾透明细胞癌二线或后线治疗
目前的临床研究结果提示,mRCC单靶向药物的一线无进展生存期(progress free survival,PFS)大约在 10 个月,而免疫联合靶向治疗的 PFS 在12~24 个月。一旦治疗耐药,后续的二线甚至后线治疗方案在指南中并未明确说明。有文献报道,晚期肾细胞癌患者在接受一线抗血管生成抑制剂的治疗前与一线治疗失败相比,以下基因发生频率差异显著:TP53(31% vs.64%,p=0.04),NF1(4% vs.29%,p=0.02)。在接受一线抗血管生成抑制剂的治疗过程中,若出现 TP53 或 NF1 突变,提示患者可能对抗血管生成抑制剂耐药[6]。《肾癌基因检测中国专家共识(2021 版)》推荐对于一线治疗进展后的mccRCC患者,可考虑采用基因检测的方法来预测药物敏感性,并优化治疗药物选择。
转移性非透明细胞肾癌
nccRCC 的发病率较低,相对于 ccRCC 临床试验较少,指南推荐的系统性治疗方案亦相对单一,目前治疗参考透明细胞癌,但疗效不如透明细胞癌。在一些临床研究中,特定基因突变对用药选择有参考价值,如卡博替尼在 MET 突变的 nccRCC 中有更好效果,以 PTEN 缺失为特征的嫌色细胞癌对依维莫司有更好应答。因此,对 mnccRCC 进行基因检测有助于用药选择,提供更有效的治疗方案[7]。
遗传性肾癌
遗传性肾癌约占肾癌的5%~8%。《CSCO肾癌诊疗指南2021》中提出:对于发病年龄≤45岁且肾脏病变为双侧、多灶性以及肾癌家族史的患者,推荐进行遗传学方面的基因检测。目前已探明一系列遗传性肾癌综合征的致病基因,如VHL、MET、SDHB、FH、FLCN、PTEN、BAP1 等[5]。
特殊临床特征或组织学病理不明的肾癌
双侧或多灶性肾癌占所有肾癌发病率的5%,一般而言,该类肾癌与遗传易感性相关,但仍有部分患者发病年龄较晚或是缺乏显著的家族遗传史。因此,推荐进行基因检测以明确该类肾癌的基因突变类型。
在临床治疗中,尚有一部分肾癌无法通过HE染色与免疫组化确定病理类型,此类肾癌的诊断有赖于基因层面的检测,如 Xp11.2易位/TFE3 基因融合肾细胞癌的组织学表型缺乏典型特征,推荐进行基因检测以明确诊断。
表1. 针对常见突变基因可能获益的靶向药物
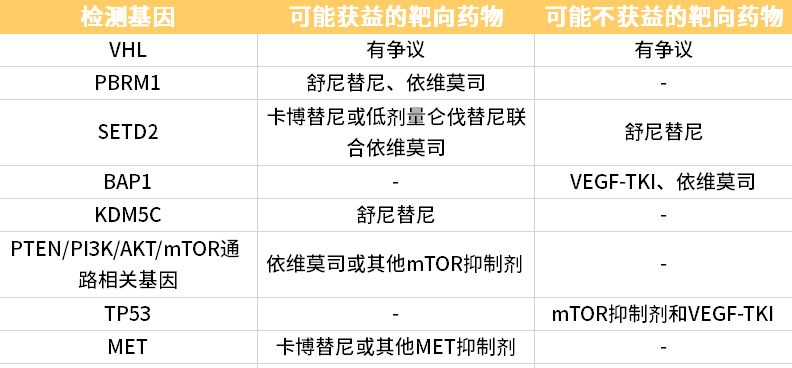
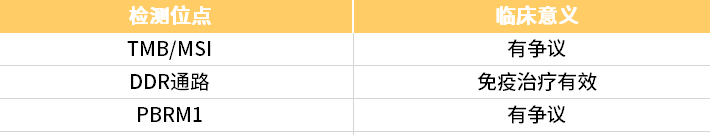
表2. 针对免疫治疗可能获益的相关基因或通路

ChosenOne®肾癌
基因检测方案
ChosenOne®肾癌基因检测方案是一款以NGS为主,联合IHC等多组学、多平台的肿瘤基因检测产品。通过检测与肿瘤个体化用药、预后预测、遗传易感相关的1123个基因及免疫治疗标志物,全面提示肾癌患者预后及复发风险,辅助临床风险管理;综合评估肾癌患者免疫治疗及靶向用药疗效,提供更为合适的用药指导;辅助临床病理确诊,精准分型;涵盖肾癌遗传易感基因提示家族遗传风险;实时更新临床研究项目,探索更多免费用药机会;作为《中国肿瘤基因图谱计划》(CGAC)项目的转化成果,ChosenOne®肾癌基因检测方案适用于所有中国人群肾癌患者,可提供全面有效的参考信息,为国人肾癌诊疗再添助力。
图片来源:版权图库






